La diabetes mellitus es una enfermedad metabólica crónica que afecta a millones de personas en el mundo y requiere una gestión rigurosa y multidisciplinaria. Si bien sus efectos más conocidos se centran en el metabolismo, sus ramificaciones impactan profundamente la salud ocular. Dentro de las complicaciones más serias se encuentra la retinopatía diabética, la afectación de la retina que surge directamente de las alteraciones prolongadas en los vasos sanguíneos causadas por niveles elevados de glucosa.
Esta patología constituye la principal causa de ceguera evitable en la población activa y su progresión es, a menudo, silenciosa e indolora hasta que el daño es avanzado. En Red Laser, centros oftalmológicos especializados en Santiago, Talca y Concepción, enfatizamos que todo paciente diagnosticado con diabetes mellitus debe incorporar el control oftalmológico periódico como parte esencial de su tratamiento. Actuar a tiempo y entender el riesgo garantiza la preservación de su calidad visual.
Si usted o un ser querido vive con diabetes, agende un chequeo completo de retina hoy mismo. (Aquí se sugiere un enlace interno a la página de contacto/evaluación)
1. Entendiendo la retinopatía diabética: Un daño vascular progresivo
La retina es el tejido sensible a la luz que cubre la parte posterior del ojo y funciona como el “sensor” que captura las imágenes para enviarlas al cerebro. Esta capa vital depende de una red compleja de pequeños vasos sanguíneos para obtener oxígeno y nutrientes.
En el paciente diabético, la hiperglicemia crónica deteriora las paredes de estos microvasos. Inicialmente, estas paredes se debilitan y filtran fluido o sangre hacia la retina. Con el tiempo y sin un control metabólico estricto, esta condición progresa a etapas más graves.
- Edema macular: La fuga de líquido provoca la hinchazón de la mácula, la parte central de la retina, resultando en una pérdida de la visión central y fina.
- Isquemia: Los vasos sanguíneos se cierran, impidiendo el suministro de sangre y generando zonas de retina sin oxígeno.
- Neovascularización: En un intento desesperado por compensar la falta de oxígeno, el ojo produce nuevos vasos sanguíneos (neovasos). Estos neovasos son anormales, frágiles y crecen sobre la superficie de la retina y el vítreo, causando hemorragias graves o desprendimiento de retina, lo cual amenaza con la ceguera total.

2. La clave de la prevención: Control y chequeo riguroso
La premisa más importante para defender su visión contra la retinopatía diabética es la prevención activa. La ciencia demuestra que el manejo riguroso de la glucosa, la presión arterial y los lípidos en la sangre reduce drásticamente el riesgo de progresión de la enfermedad.
Sin embargo, respecto al ojo, la herramienta más poderosa que usted posee es el chequeo completo con su oftalmólogo.
Frecuencia y momento ideal para el control
La recomendación es clara: todo paciente diagnosticado de diabetes mellitus debe ser referido con un oftalmólogo para un chequeo completo.
- Diabetes tipo 1: El primer examen oftalmológico debe realizarse dentro de los cinco años posteriores al diagnóstico, y luego, anualmente.
- Diabetes tipo 2: El primer examen debe ser inmediato al diagnóstico, dado que la enfermedad puede haber estado latente por años, y posteriormente, anualmente.
- Embarazo: Las mujeres diabéticas embarazadas requieren un control estricto antes de la concepción y durante el embarazo, ya que los cambios hormonales pueden acelerar la retinopatía.
El examen fundamental para la retinopatía diabética
Durante la consulta, el oftalmólogo busca daños en la retina que usted aún no percibe. El examen esencial que permite esta detección precoz es el estudio de fondo de ojo (también llamado oftalmoscopia).
Para realizar este examen, el especialista utiliza gotas para dilatar su pupila, permitiendo una visión clara y amplia de la retina. Al observar el fondo del ojo, el médico puede identificar signos tempranos de retinopatía diabética, tales como:
- Microaneurismas (pequeñas protuberancias en los vasos).
- Hemorragias o exudados.
- Cierre o estrechamiento de los vasos.
- Crecimiento de neovasos (retinopatía proliferativa).
La detección temprana permite implementar estrategias para frenar la progresión del daño antes de que afecte seriamente la agudeza visual.
3. Diagnóstico de retina y vítreo en Red Laser: Su defensa visual
En Red Laser, reconocemos la urgencia que implica el manejo de la retinopatía diabética. Por ello, combinamos la experiencia de nuestros oftalmólogos con tecnología de diagnóstico de vanguardia para ofrecer un servicio integral de diagnóstico de retina y vítreo.
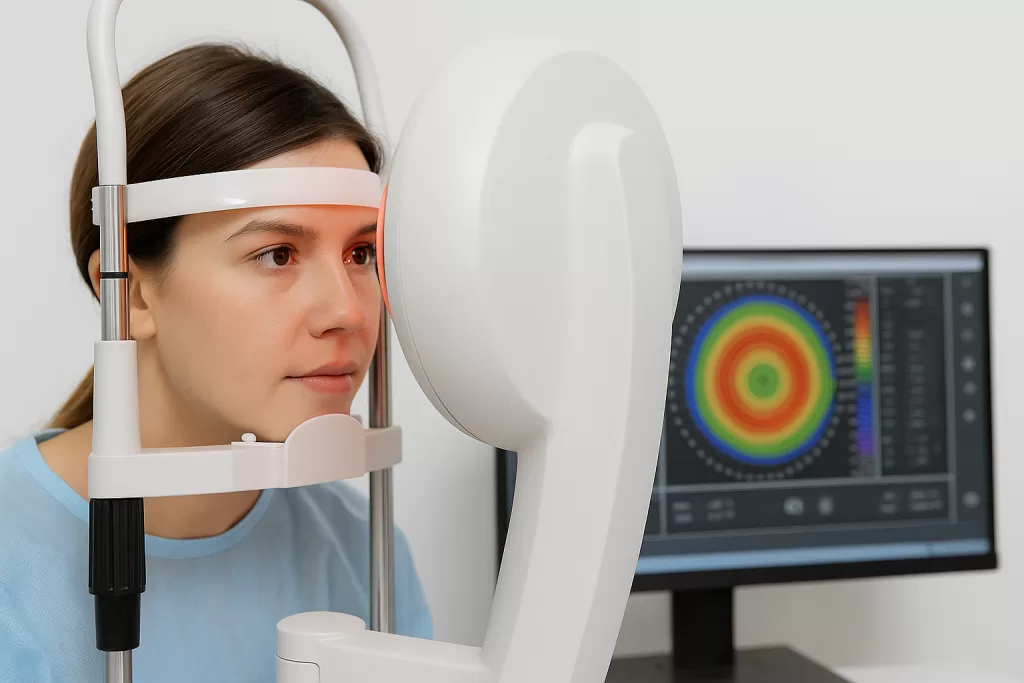
Tecnología avanzada para un diagnóstico preciso
Para complementar el estudio de fondo de ojo, nuestros centros en Santiago, Talca y Concepción disponen de equipos que aportan una visión detallada de las estructuras retinianas:
- Tomografía de Coherencia Óptica (OCT): Una técnica no invasiva que proporciona cortes transversales de la retina, permitiendo medir con precisión la inflamación (edema macular) y detectar el daño más sutil.
- Angiografía con Fluoresceína: Este examen revela los problemas de circulación y las áreas de retina isquémicas, guiando al médico en la toma de decisiones terapéuticas.
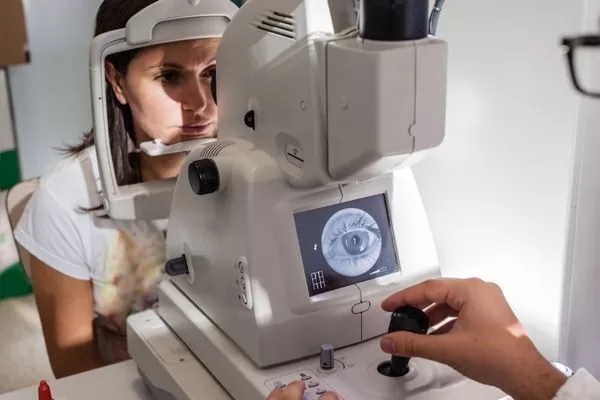
Opciones de tratamiento moderno para la retinopatía diabética
Si la retinopatía diabética se detecta en una etapa donde la visión ya está comprometida, nuestros especialistas están preparados para ofrecer tratamientos efectivos:
- Terapia anti-VEGF (inyecciones): Se inyectan medicamentos directamente en el ojo para reducir la hinchazón macular y frenar el crecimiento de neovasos. Constituye uno de los tratamientos más comunes y efectivos.
- Fotocoagulación con láser: Se utiliza un láser de alta precisión para sellar los vasos sanguíneos con fugas o destruir los neovasos, evitando nuevas hemorragias y la proliferación de la enfermedad.
- Vitrectomía: En casos avanzados con hemorragia vítrea persistente o desprendimiento de retina, el cirujano realiza una vitrectomía para eliminar el gel vítreo turbio y reparar la retina.
4. Una visión integral en Red Laser: Compromiso con el paciente diabético
Nuestro enfoque supera el mero diagnóstico. En Red Laser, trabajamos bajo una visión integral de la salud visual. Sabemos que el paciente diabético requiere una atención continua y coordinada.
Nuestros oftalmólogos poseen la capacitación y la experiencia necesarias para gestionar el seguimiento de la retinopatía diabética en todas sus fases. Ofrecemos la posibilidad de realizar sus controles periódicos y sus tratamientos, si son necesarios, en nuestros centros de Concepción, Talca y Santiago, asegurando continuidad en su cuidado.
No demore. La pérdida de visión causada por la retinopatía diabética es, en muchos casos, irreversible si se espera a que los síntomas aparezcan. Asuma el control de su salud ocular hoy. Colabore con su oftalmólogo para proteger este sentido vital.
Su plan de acción debe comenzar con un control oftalmológico exhaustivo en Red Laser.